治療法・術式と症例
主な疾患と治療
説明
関節の軟骨がなくなりほとんどのケースでO脚に変形します(稀に外側型変形と言ってX脚変形の人もいます)。
症状
疼痛、歩行障害、関節水腫(水が溜まる)、可動域制限(正座できない)。
検査
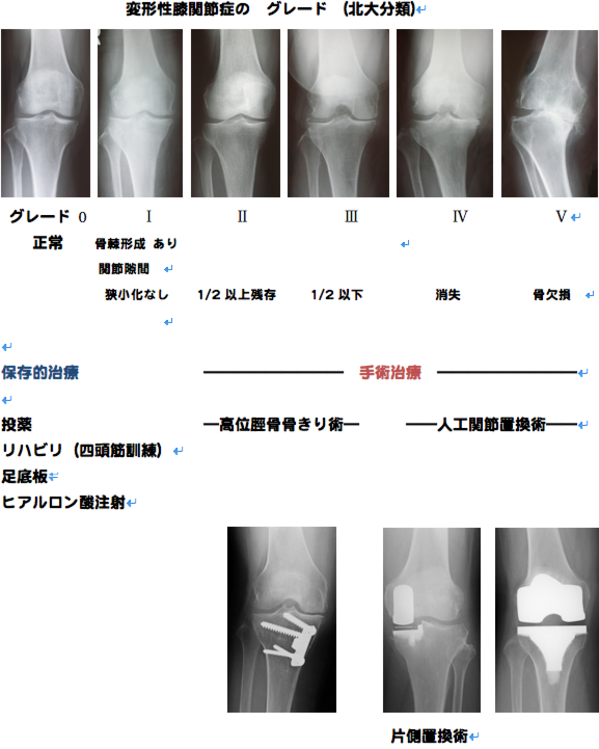
主にレントゲン。最もポピュラーなレントゲン分類はK—L(Kellgren-Lawrence)分類ですが北海道大学分類の方が理解しやすいのでこれで説明します。
立って撮ったレントゲンで評価します。グレードは0からⅣまであり、0:正常、Ⅰ:骨棘出現、関節隙間(軟骨)は正常、Ⅱ:関節隙間は1/2以上残っている、Ⅲ:関節隙間 1/2以下、Ⅳ:関節隙間消失、Ⅴ:これに骨の欠損まで及び変形がさらに進行したものをⅤとするとわかりやすいと思います。
治療
治療はグレードⅢまでは投薬、関節内ヒアルロン酸注入などの保存的治療が、ⅡからⅢは軟骨がまだ残っているので体重を健常な外側にシフトさせる外反骨きり術、Ⅳ、Ⅴは軟骨が欠損しているので人工関節置換術の適応となります。変形が内側に限局している場合には片側置換術も選択されます。
説明
膝には4つの靭帯があります。関節の袋の外に内側、外側側副靭帯、関節内の大腿骨のトンネルの中に前後の安定性に関与する前十字、後十字靭帯があります。後十字靭帯損傷は稀な外傷です。関節血腫の90%は前十字靭帯損傷と言われています。
症状
この靭帯が切れるとひねりが加わった状態で不安定感や膝崩れを生じます。
検査
徒手検査、レントゲン、MRI。
治療
稀にほとんど困らない人もいますが多くの方は日常生活やスポーツ活動で不安感があり、手術を希望されます。手術は膝の前の腱(膝蓋腱)を使った手術が標準でしたが、最近は内側(半腱様筋腱)の腱を使う靭帯再建術が主流になっています。術後は6ヶ月で練習開始、1年でスポーツ復帰を目標にリハビリを行います。
説明
半月板は内側、外側にある真ん中に穴の空いたクッションです。損傷の原因は外傷と変性です。
症状
典型的な症状は引っかかり感ですが、疼痛のみの人もよく見られます。
検査
損傷の程度はMRIで分類されます。
治療
断裂が疑われ、投薬や注射などの保存的治療で改善のない場合には手術となります。手術には切除と縫合術があります。靭帯損傷に伴う“不安定な膝”に靭帯再建術と半月板縫合を行った場の縫合術の成績は良好ですが、靭帯損傷のない“安定した膝”での半月板縫合術は成績が良くなく、ほとんどの場合は切除術となります。しかし、半月板切除後の長期的観察ではほとんどの場合、軟骨が損傷し変形性膝関節症を発症しています。いまだ解決できていないところです。
説明
若年の女性、しかも体が柔らかい人が発症します。
症状
膝蓋骨が外に外れます。
検査
徒手検査で膝蓋骨の不安定性を調べます。レントゲン、CT。
治療
初期はサポーターなどによる保存的治療を行いますが約半分の人は手術が必要になります。手術の主流は膝蓋骨の内側にある内側膝蓋大腿靭帯の再建術です。最近までは膝の内側の腱(半腱様筋腱)を使っての手術が一般的でしたが、この靭帯は関節外の靭帯のため自家組織でない人工のテープによる手術も数年前から行われ始め良好な手術成績が報告されています。
人工膝関節置換術について
加齢による変形性膝関節症の重症例や、進行した関節リウマチによる膝関節障害などに行われるのが人工膝関節置換術です。手術とリハビリテーションによって、痛みが劇的に改善し、日常生活のみならず、散歩、旅行などを楽しめるようになり、生活の質の向上も期待できます。 膝関節は、大腿骨と脛骨と膝蓋骨からなる関節ですが、それぞれが対応する部分には、関節軟骨とよばれるクッションの役割をはたす柔らかい骨(軟骨)があります。この軟骨は加齢とともに次第にすり減っていきます。また関節リウマチなど関節に炎症を生じる疾患でも薬物療法などがうまくいかないと同様に軟骨が減少していきます。これらに対しては、内服薬、注射、リハビリ、装具などである症状の緩和が期待できますが、病状が進めば対処困難となっていきます。
【Krllgren-Lawrence(KーL)分類】
<変形性膝関節症の進行度>
:左 正常 右に進むにつれて重症化。関節の隙間(軟骨)がなくなってきます。
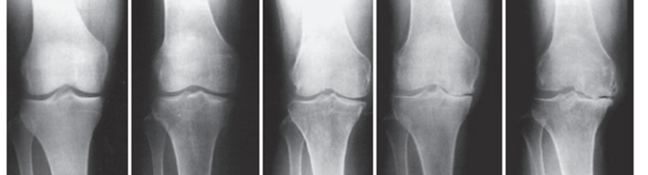
グレード1 グレード2 グレード3 グレード4 グレード5
変形性膝関節症の進行度を示しますが、第3段階、あるいは第4段階においては、人工関節置換術による治療が勧められる状態と言えます。人工膝関節置換術とは、痛んだ膝関節部の骨・軟骨の代わりに、丈夫な金属、ポリエチレン製のインプラントを挿入し、新たな膝関節を形成する手術です。この手術を行うための器具は特殊なものですが年々改良、洗練され、またインプラント自体の品質も向上し、安全にかつ確実に痛みをとることのできる手術の1つである証拠として、手術件数が年々増加しており、近年では全国で年間10万件以上の手術が行われています。
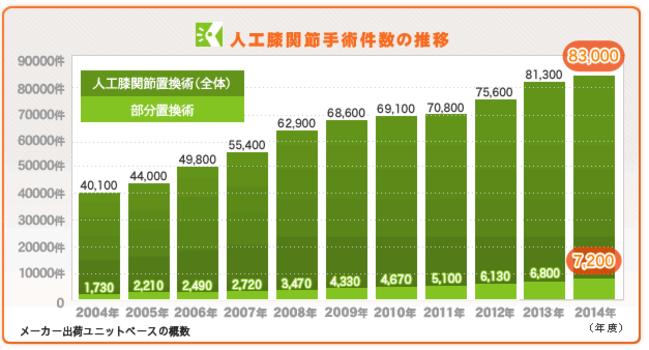
当院でも2年前に比べると3-4倍の手術件数となっています。それでも日本ではまだ手術に対する不安、痛みを我慢する国民性などがあるため、手術を受ける人は人口比では欧米の10分の1程度と言われています。しかしながら、変形の程度と痛み・歩行障害の程度とは必ずしも一致しない場合もあります。変形の程度のほか、罹病期間、年齢、仕事、スポーツ・生活習慣、膝の可動性等をもとに、のちに記述するデメリットも十分考慮して総合的に判断し手術すべきかどうか決定します。
手術症例の手術前・手術後のレントゲン写真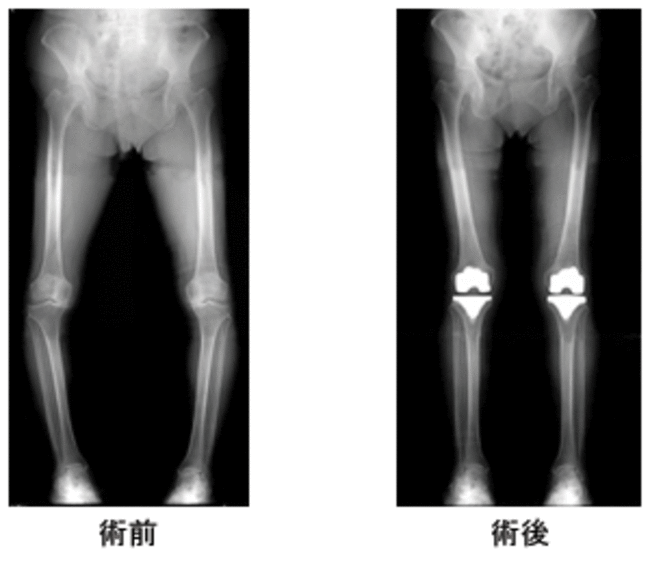
デメリットとしては、一つには、人工関節は機械ゆえ、それ自体耐用年数があることです。一般的には15年と言われていますが、転倒などのケガ、重労働などの過負荷によっては挿入したインプラントが破損したり、緩んだりすることがあります。したがって、激しいスポーツ、重労働は避ける必要があります。また、膝関節の可動域、屈伸には限界があるということです。正座やしゃがみ込みはできなくなるのが普通です。したがって、手術後も洋式の生活、バリアフリーでの生活の方が望ましいと思われます。 手術とその後の経過ですが、手術・リハビリを含めて約3-4週間程度の入院と、退院後の自宅での1-2カ月程度のリハビリテーションによって、人工関節が自分の膝らしくなっていくと言われています。その後も重労働等むりなことさえしなければ、10年以上にわたって痛みなくしっかりした膝で生活できるようになる非常に画期的な手術だと考えます。 但し、この手術が該当するかどうかをしっかり吟味する必要があります。痛み即人工膝関節置換術でもなく、また変形即人工膝関節置換術でもありません。しっかりとした検査、診察を行い外来で経過観察を行ったうえで、また人工膝関節の特徴をよく理解したうえで、手術を受けることをお勧めしております。


